מה זאת התסמונת?
תסמונת זאת שכיחה ביותר במתבגרות ובנשים צעירות ופוגעת ב 5-10% מהנשים.
למעשה, מדובר בהפרעה האנדוקרינית השכיחה ביותר, ולאור הקשר שבין תסמונת זאת למחלות נוספות כגון השמנה, סוכרת מבוגרים, יתר לחץ דם, עודף שומנים בדם ומחלות לב וכלי דם (ביחד מכונות "התסמונת המטבולית") ישנה חשיבות רבה לאבחון ולטיפול מתאים.
תסמונת זאת תוארה לראשונה לפני כשמונים שנה ע"י זוג חוקרים בשם שטיין ולוונטל, ועד היום יש הנוהגים לכנותה על שמם. תרומתם של רופאים אלו הייתה בהבנת הקשר שבין מבנה השחלות הפוליציסטיות ולהפרעה בתפקודן- כפי שמתבטא במיעוט או העדר ביוץ ווסתות, ועודף הורמונים זכריים (אנדרוגנים)- המוביל לתלונה האופינית של שיעור יתר בדרגות חומרה שונות ואקנה. שיעור היתר בולט בפנים, חזה, בטן, גב וירכיים.
לאור ההפרעה בפעילות השחלתית, המתבטאת במיעוט או היעדר ביוץ- ומכאן מיעוט או העדר וסתות והופעה בלתי סדירה שלהן- תסמונת זאת מהווה את אחת הסיבות החשובות להפרעה בפוריות בנשים צעירות.
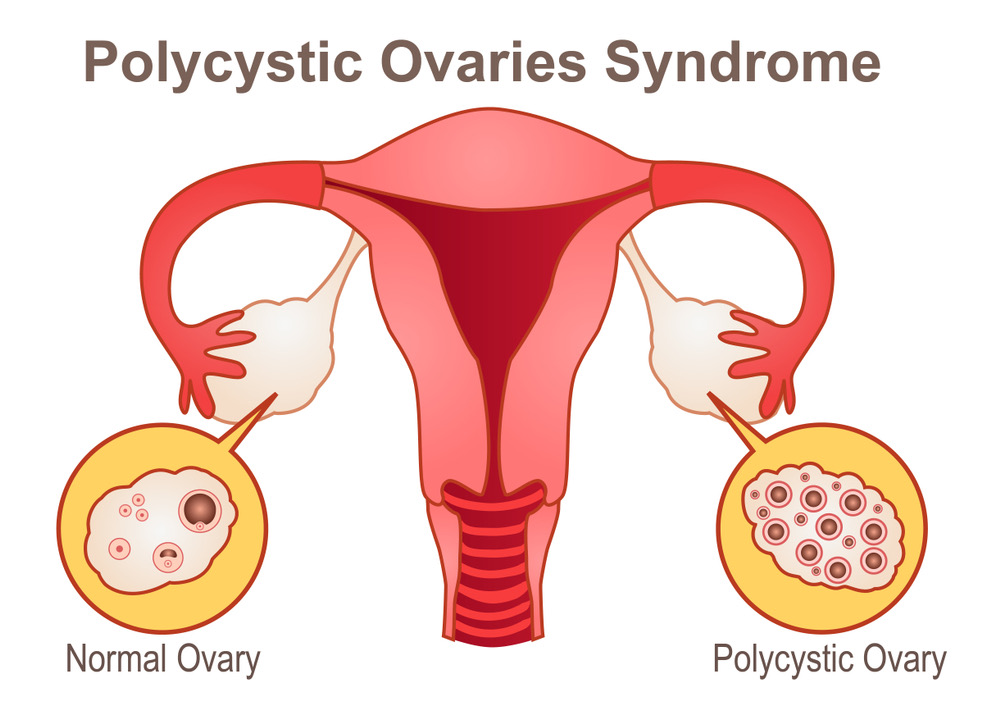
השחלות הפוליציסטיות האופייניות נראות בבדיקת אולטראסאונד של האגן (בטני או נרתיקי).
השחלה הטיפוסית הינה גדולה יותר (נפח מעל 10 סמ"ק) ומכילה זקיקים רבים קטנים בהיקף השחלה (לפחות 12 זקיקים). חשוב לודא שהבדיקה לא נעשית בנוכחות זקיק גדול המרמז על ביוץ קרוב.
חשוב לציין כי ישנן נערות ונשים רבות שלהן מראה שחלות פוליציסטי בסונר אגן. אין פירוש הדבר כי הן סובלות מהתסמונת בהכרח. במידה ויש וסתות סדירים ואין רמה גבוהה של הורמונים זכריים הרי שמדובר בממצא מקרי בלבד. אם זאת, יתכנו נשים עם מראה שחלות פוליציסטי שבמידה ותעלינה במשקלן- תבוא התסמונת לידי ביטוי.
איך מאבחנים את התסמונת?
ישנם מספר קריטריונים לאבחון התסמונת שהשתנו במהלך השנים.
על פי הקריטריונים המוסכמים משנת 2003 אבחון התסמונת מתבסס על נוכחות שניים או יותר מהממצאים הבאים:
- שחלות פוליציסטיות באולטראסאונד (ריבוי זקיקים קטנים).
- מיעוט או היעדר ביוצים ווסתות.
- רמה גבוהה של הורמנים זכריים בדם, שיעור יתר, אקנה.
בכל מצב, יש לשלול מצבים דומים אחרים היכולים להתבטא אף הם בעודף הורמונים זכריים ו/או מיעוט וסתות.
לצורך אבחון יש צורך בבדיקה גופנית, סונר אגן, בדיקות דם לרמת הורמונים, שומנים בדם, סוכר ועוד. לעיתים יש צורך בהעמסת סוכר ובבדיקות הורמונליות מורכבות יותר הדורשות גירוי מקדים ומס' בדיקות במרווחי זמן. לעיתים רחוקות יש צורך בהדמייה נוספת כמו סונר או CT בטן.
האם ניתן לאבחן את הסיבה לתסמונת?
לא ניתן להגדיר סיבה אחת לתסמונת זאת, אולם ברור שמרכיב מרכזי בתסמונת ובסיכון לתסמונת המטבולית לאחר שנים של מחלה הוא העמידות לאינסולין והמצב הקדם-סוכרתי שמלווה את התסמונת בחלק גדול מהמקרים.
עמידות לאינסולין שכיחה יותר בנשים בעלות עודף משקל (כמעט ודאית כאשר ה- BMI גבוה מ- 30), אך ניתן גם לאבחנה בנשים רזות יותר.
הוכחה ברורה לקשר שבין עודף משקל ולתסמונת ניתן לראות בשיפור הניכר המודגם בירידה במשקל. השיפור בולט גם בעמידות לאינסולין וגם בסימנים אחרים- דוגמת חזרת וסתות, ואף הופעה סדירה שלהן.
חשיבות נוספת באבחון ובטיפול בתסמונת היא השכיחות המוגברת של סרטן רירית הרחם בנשים עם מיעוט או היעדר וסתות לתקופה ארוכה. במצב שכזה, רירית הרחם נחשפת להורמון אחד מרכזי- האסטרוגן- הגורם לרירית הרחם לשגשג ולגדול. שלא כמו במחזור וסת רגיל, הרירית אינה מתקלפת (כיוון שהאיזון ההורמונלי המורכב אינו מתקיים, ובהיעדר ביוץ אין הפרשה של ההורמון הנוגד את פעילות האסטרוגן- הרי הוא הפרוגסטרון).
כיצד מטפלים בתסמונת השחלות הפוליציסטיות?
הטיפול שונה מאישה לאישה בהתאם לתלונותיה.
אין ספק כי בנשים עם עודף משקל- מרכיב חיוני ובסיסי בטיפול הינו ייעוץ דיאטני מתאים, פעילות גופנית מתאימה וירידה במשקל.
בנערות צעירות או בנשים שאינן מנסות להרות הטיפול השכיח ביותר הוא מתן גלולות.
הטיפול בגלולות גורם לוסת סדירה ומקטין מאוד את הסיכון לסרטן רירית הרחם (ומקטין גם את הסיכון לסרטן השחלות).
בנוסף, טיפול ממושך בגלולות (עם או בלי תוספת חומר נוגד הורמונים זכריים) משפר ומפחית את האקנה ושיעור היתר. חשוב להדגיש כי מחזור חיי השערה הוא חודשים ארוכים, לכן- בכדי לראות שיפור בשיעור יתר יש להתמיד בטיפול ולצפות לשיפור רק לאחר חצי שנה עד שנה מתחילתו.
במידה וטיפול בגלולות אינו רצוי- יש לודא כי הנערה או האישה תקבל טיפול בפרוגסטרון (בכדורים) למשך 10-14 יום כל חודשיים לערך במידה ולא מופיעה הוסת. הטיפול בפרוגסטרון הינו חיוני למניעת שגשוג היתר של רירית הרחם ולגרימת התקלפותה.
בנשים המנסות להרות- הטיפול יכלול תכשירים שונים (כדורים כמו איקאקלומין, לטרוזול או זריקות) הגורמים גדילת זקיקים בשחלות ולביוץ.
בשנים האחרונות, עם ההבנה כי עמידות לאינסולין ומצב טרום סוכרתי הינם מרכיב חשוב בסיבה לתסמונת, נכנס לטיפול גם כדור המיועד לטיפול בסוכרת מבוגרים (מטפורמין, גלוקופאג'). בשלב זה, הטיפול בד"כ מיועד לנשים הסובלות מחוסר ביוץ ומשולב עם תרופות אחרות הגורמות לביוץ. הטיפול בהריון במטפורמין אינו מקובל, אם כי ניתן במחקרים המראים אולי ירידה בשכיחות של סוכרת הריונית בנשים עם תסמונת שחלות פוליציסטיות שטופלו.
גרימת ביוץ בנשים הסובלות מהעדר ביוץ ושחלות פוליציסטיות ע"י שימוש במעכבי ארומטאזה במקום באיקאקלומין
איקאקלומין הינה תרופה ותיקה המשמשת לגרימת ביוץ בנשים שאינן מבייצות על רקע פעולה הורמונלית לא תקינה כמו אלו עם שחלות פוליציסטיות.
מנגנון הפעולה של התרופה מתבסס על היותה אנטי אסטרוגן הגורם להיפותלמוס לשחרר ביתר את ההורמון המשחרר גונדוטרופינים (GnRH) ובכך גורם לשחרור FSH מההיפופיזה- אותו ההורמון האחראי לגיוס וגדילת זקיקים בשחלה. למרות שמרבית הנשים האלו יגיבו לאיקאקלומין בגדילת זקיק מוביל המתאים לביוץ, רק כמחציתן תהרנה במצטבר, בין היתר עקב ההשפעה האנטי אסטרוגנית הממושכת על רירית הרחם.
כתוצאה מכך בשנים האחרונות דווח על שימוש במעכבי ארומטזה (כמו LETROZOLE) בהשראת ביוץ בנשים אלו.
עקב מניעת יצירת אסטרוגן במתן התרופה באותו מנגנון שתואר קודם ישנו גירוי של שחרור FSH מההיפופיזה וגיוס וגדילת זקיק מהשחלה. מאחר וזמן הפעולה של תרופה זאת קצר יותר ואינו פועל ישירות על רירית הרחם כמו האיקאקלומין, הזקיק שגדל מיצר אסטרוגן שמעבה בהתאם את רירית הרחם.
בשנים האחרונות מקובל להציע את הלטרוזול גם כקו טיפול ראשון להשראת ביוץ במטופלות עם שחלות פוליציסטיות, לפני טיפול באיקאקלומין- בעיקר בגלל הסיכון הנמוך יותר להריונות מרובי עוברים.